Zone blanche : Définition et solutions aux déserts médicaux
Dans cet article, nous explorerons les déserts médicaux avec méthode. Nous allons commencer par établir une définition autour de ce sujet. Ensuite, nous identifierons la localisation de ces zones afin de saisir leurs impacts sur la démographie. Les problèmes liés à cette désertification médicale seront également abordés : le challenge de l'assurance maladie en province mais aussi les enjeux qui se dessinent autour de la médecine de garde et des permanences médicales. Nous tâcherons aussi d'entrevoir plusieurs stratégies qui puissent mettre un terme à ce phénomène. Pour conclure, nous ferons appel à notre esprit de synthèse pour trouver quelles mesures adopter afin d'enrayer ce processus. Rappelons avant de démarrer cet article, que le droit à la santé est inscrit dans la constitution de plusieurs pays et notamment la France. Il est nécessaire de disposer d'un accès équitable aux soins, c'est à dire physiquement accessible.
Table des matières
Définition et identification des zones blanches en France

Définir une zone blanche
Dans un contexte médical, la zone blanche est un territoire ou une région où l'accès aux soins est très limité voir inexistant. Bien souvent, les zones dites sous-denses subissent la pénurie d'une grande quantité de services, allant de la couverture médicale en passant par la couverture de réseaux mobiles entre autres.
Localiser les zones blanches en France
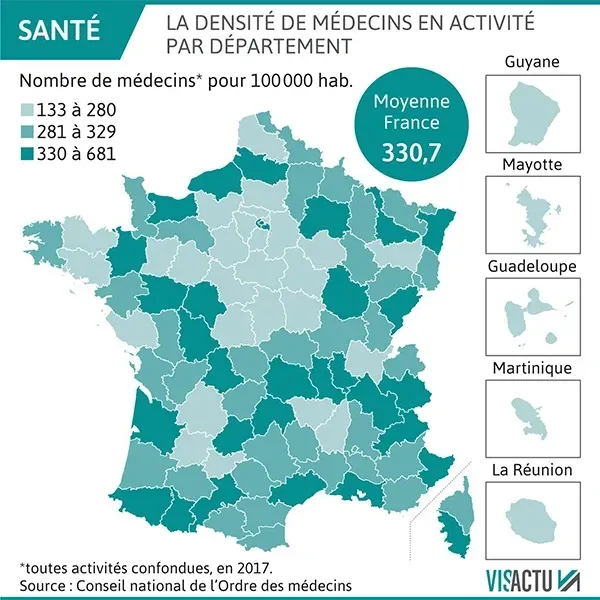
Les zones blanches couvrent aujourd'hui 63% de la superficie du pays. Celles-ci touchent environ 18% de la population française (une personne sur cinq). Cela illustre parfaitement la répartition inégale des services. Les zones blanches sont partout : Grand-Est, Occitanie, Nouvelle-Aquitaine, Auvergne-Rhône-Alpes, Pays de la Loire, et en Bourgogne-Franche-Comté. Grace à l'ARCEP, nous pouvons visualiser ces zones depuis chaque région, afin de mieux cibler le manque de couverture santé de nos territoires. Cette cartographie permet en outre, de mieux cibler les interventions en lien avec les services médicaux.
Problèmes liés à la désertification médicale
Réduction des services de santé
Selon l'Assurance maladie, il manque 3 388 médecins généralistes pour répondre aux besoins des populations, en particulier dans les territoires ruraux. Dans l'Orne, le déficit atteint près de 42 % par rapport à la moyenne nationale. Cela montre l'exacerbation de cette désertification. Pour continuer sur quelques chiffres, l'accès aux soins est six fois moins important en milieu rural qu'en ville. En outre, un médecin généraliste peut couvrir jusqu'à 30 km² en campagne (et "seulement" 5% en ville)
Difficultés d'accès aux soins
Les services d'urgence (tels que les CHU) en milieu rural subissent également cette désertification. 6 millions de français ruraux vivent à 30 minutes ou plus d'un centre hospitalier. Pire, 75 % d'entre eux rencontrent des difficultés conséquentes pour avoir accès à ces services essentiels. La fermeture de nombreux services d'urgence et les coupes budgétaires concernant la santé aggravent encore plus cette situation. L'accès aux soins d'urgence est devenu, pour les populations rurales, particulièrement précaire .
La santé des femmes vivant des des zones très éloignées, est aussi gravement impactée. En terme de densité médicale, la couverture de la gynécologie médicale est de seulement 2,6 pour 100 000 femmes. Aujourd'hui, c'est dans 13 départements français que ces spécialistes ne sont pas présents. Cette carence en spécialistes, additionnée à l'éloignement des centres médicaux, pose de sérieux défis pour l'accès aux soins gynécologiques et obstétriques, essentiels à la santé des femmes .
Stratégies et solutions envisageables
Amélioration de la répartition des médecins
Pour lutter contre les déserts médicaux, des mesures s'appliquent aujourd'hui pour adapter le nombre d'étudiants en médecine et ce, en fonction des besoins des zones sous-médicalisées. Depuis 2000, la politique de zonage de l'offre de soins a changé. Elle prend en compte des critères comme la répartition géographique des professionnels de santé et la démographie. En 2005, la loi relative au développement des territoires ruraux a permis d'attribuer des aides aux professionnels de santé pour les encourager à venir s'installer dans ces zones non ou peu couvertes. Récemment, le Pacte territoire santé (lancé en 2012 et renouvelé en 2015) a fixé des objectifs qui incluent des contrats de praticiens territoriaux et la création de maisons de santé pour faciliter l'installation de médecins dans les zones affectées.
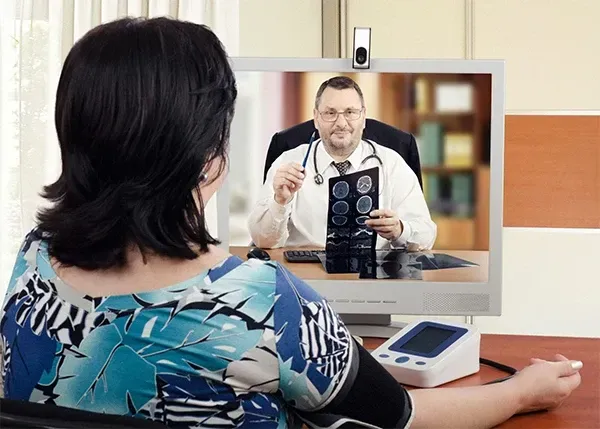
Promotion de la télémédecine
Depuis la COVID 19, la télémédecine s'est imposée comme une solution concrète pour améliorer l'accès aux soins. Le développement de la téléconsultation permet aux généralistes de pratiquer à distance. Cela a eu pour effet d'augmenter leur disponibilité et de réduire les déplacements. Cette pratique soutient des initiatives comme le projet Télémédecine 2022 dans le département des Yvelines (78). Il vise à déployer des dispositifs de téléconsultation dans les zones blanches. En parallèle, des mesures nationales sont en place pour déployer 1000 communautés professionnelles territoriales de santé. Celles-ci visent entre autres, à améliorer la coordination des soins en France et sur l'intégralité de son territoire .
En combinant la formation médicale, la télémédecine et les incitations financières, la désertification recule. Ces améliorations en lien avec notre époque visent à répondre aux cris de détresse de ceux qu'on oublie.
SOCIALDREAM dans l’Évolution de la Télémédecine
Dans un monde en pleine évolution, SOCIALDREAM se démarque comme un acteur innovant qui transforme la manière dont les individus vivent leurs moments de détente et de bien-être, notamment dans les zones où l’accès aux activités est limité. En combinant des outils numériques avant-gardistes avec une approche humaine, SOCIALDREAM révolutionne l’expérience de chacun dans la gestion de son équilibre personnel
Accompagnement Personnalisé
L’une des grandes forces de SOCIALDREAM réside dans sa capacité à offrir un accompagnement sur mesure. Grâce à des fonctionnalités avancées qui permettent d’ajuster le contenu en temps réel, l’accompagnateur peut recueillir des retours immédiats et adapter les activités en fonction des envies, préférences et ressentis de chacun. Cette approche crée un environnement dynamique où chaque utilisateur se sent écouté, guidé et valorisé dans son parcours de bien-être.
Accessibilité et Personnalisation de l’Expérience
SOCIALDREAM s’inscrit dans une démarche visant à rendre les expériences de détente et de loisirs accessibles à tous, même dans les zones peu desservies. La plateforme agit comme un levier pour garantir à chacun la possibilité de profiter d’activités personnalisées, où qu’il se trouve. L’idée centrale : le bien-être et le divertissement doivent être un droit universel, sans barrière géographique.
Optimisation et Intégration au Quotidien
En parallèle de son approche centrée sur l’utilisateur, SOCIALDREAM illustre l’importance d’intégrer harmonieusement ces moments de plaisir et de relaxation dans le quotidien. Les services proposés s’inscrivent dans une vision globale où la technologie facilite l’accès à des expériences enrichissantes, en tenant compte des réalités de chacun.
En résumé, SOCIALDREAM se positionne comme un acteur incontournable dans la transformation des loisirs et du bien-être.
En alliant innovation technologique et approche humaine, la plateforme contribue non seulement à rendre ces moments plus accessibles, mais aussi à personnaliser l’expérience de chaque utilisateur. Face aux défis liés aux disparités d’accès, SOCIALDREAM offre une solution prometteuse qui pourrait, à terme, changer profondément la manière dont chacun vit ses temps de détente. Plus qu’un simple service, c’est un engagement pour que le plaisir et le bien-être soient accessibles à tous.

Conclusion
Face aux enjeux causés par les déserts médicaux en France, cet article a mis en exergue les pratiques et initiatives indispensables à l'amélioration de l'accès aux soins dans les zones blanches de notre territoire. Leur identification révèle l'ampleur de l'effort national requis pour garantir une couverture sanitaire équitable.
Des stratégies comme l'optimisation de la répartition des praticiens, mais aussi l'intégration de la télémédecine dans le système de santé, illustre un horizon d'optimisme. La France s'efforce d'adapter ses structure de soins aux réalités démographiques actuelles, l'engagement en faveur d'une amélioration reste primordial pour outrepasser ces enjeux. En rappelant une fois encore, que le droit à la santé est un droit fondamental, inscrit dans notre constitution.

Certaines images peuvent avoir été générées par IA
Plus d'informations sur l'utilisation que nous faisons des IA concernant ce site web, sur cette page.
BIEN-ÊTRE & découverte
expériences, séances numériques, bien-être virtuel ...
TECHNOLOGIE
IA, APPAREILS CONNECTES, HIGHTECH, ROBOTS ...
ACTUALITÉ
REVUES SCIENTIFIQUES, PUBLICATIONS, PRESSE ...